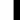Come nascono i danni venosi? Dalle “Gambe pesanti” alla malattia venosa
Come nascono i danni venosi? Dalle “Gambe pesanti” alla malattia venosa
Il sistema venoso, con l’aiuto dai vasi linfatici, si occupa di ricondurre, verso il cuore dai tessuti, il sangue. Ogni qualvolta lo scorrimento venoso sia rallentato od ostacolato si realizza un fenomeno molto simile a quello di un ingorgo di traffico:
il sangue delle arterie, pur arrivando alla periferia, non riesce a proseguire la sua strada perché trova davanti a sé i vasi ripieni di sangue in attesa di defluire. La carenza di ossigeno e sostanze nutritive che si determina, causa, di conseguenza, sofferenza delle cellule a causa proprio dello sconvolgimento dei rapporti pressori locali.
Si verifica che:
- il rallentamento del flusso del sangue comporta l’aumento della pressione fuori dai vasi che può arrivare a pareggiare la residua pressione idrostatica arteriosa.
- la permanenza di sostanze disciolte ne aumenta la concentrazione incrementando la tendenza a trattenere i liquidi negli spazi tra le cellule.
Si crea così un circolo vizioso che tende ad automantenersi. A seconda dell’importanza e della durata del danno si potranno avere conseguenze più o meno gravi. Per fortuna nella maggior parte dei casi la situazione non è drammatica.
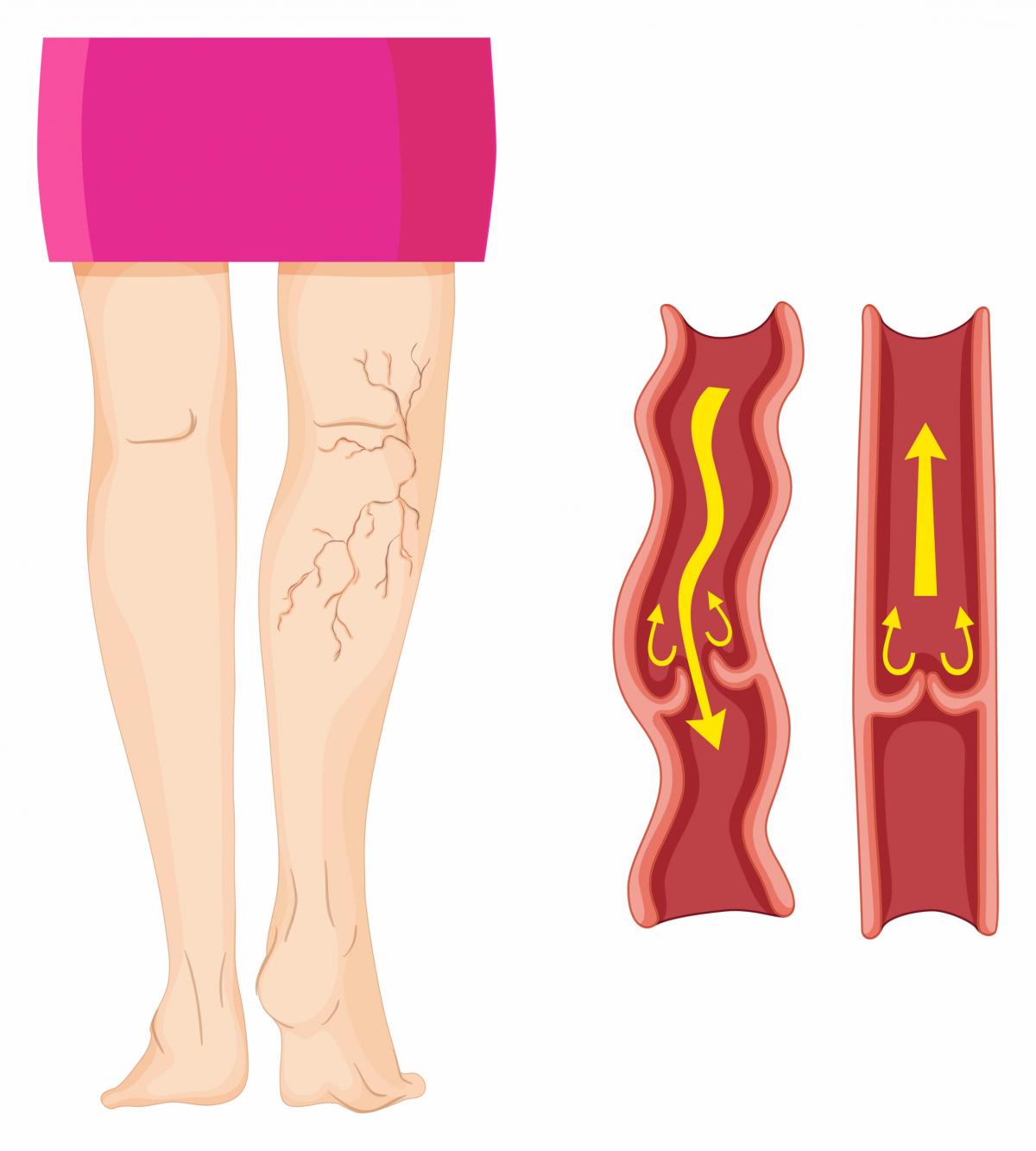
Quante volte abbiamo sentito le nostre gambe “pesanti” e/o informicolate dopo essere stati a lungo in piedi o al caldo?
Già questi sintomi sono espressione di quanto sta avvenendo nel nostro microcircolo!
Sei sono le classi clinicamente individuabili di malattia venosa, tutte conseguenze di quanto descritto anche se, ovviamente, molto differenti tra loro e progressivamente più gravi, ma per fortuna meno frequenti.
Inoltre, per fortuna, non è assolutamente detto che ci possa essere sempre una progressione dall’uno all’altro stadio!
Classificazione di malattia venosa:
Considerando come classe “0” quella di normalità o comunque di assenza di segni clinicamente rilevabili di malattia ma che può prevedere i sintomi che abbiamo descritto sopra, le classi successive sono:
- Presenza di teleangiectasie (quelle piccole venuzze più evidenti alla radice delle cosce) o di vene reticolari (come una “rete” di vene del diametro di pochi millimetri visibili nel sottocutaneo)
- Presenza di vene varicose
- Comparsa di gonfiore dovuto ad edema
- Comparsa di alterazioni della colorazione della pelle o di eczema nella zona delle caviglie
- Presenza di cicatrici di pregresse ulcere venose
- Presenza di ulcere venose in fase attiva.
Questa semplice classificazione non è altro che l’esemplificazione di quella, nettamente più complessa, che usa lo specialista per graduare la complessità del caso che sta affrontando.
Malattia Venosa: la diagnosi
Partendo dall’analisi dei danni ai tessuti è pertanto per lo specialista possibile fare una diagnosi clinica.
Inizialmente si ha semplicemente imbibizione con accumulo di liquidi negli spazi tra le cellule (l’edema), quindi compaiono dilatazione dei capillari ed iniziali segni di sofferenza delle cellule, seguiti da processi infiammatori che scombinano la struttura dei tessuti ed al termine fibrosi, una sorta di tessuto “cicatriziale” che rende il danno irreversibile.
E' evidente come stasi ed alterazioni del sottocute procedano parallelamente: i fenomeni di stasi capillaro-venulare, inizialmente sono reversibili, ma nel tempo condizionano le alterazioni che abbiamo descritto!
Le stesse manifestazioni sono sostanzialmente riferibili anche alle masse muscolari, che ancor più necessitano di continuo, ed adeguato allo sforzo, apporto di ossigeno e glucosio, le cui carenze possono giustificare sia il dolore, sintomo che può accompagnare pesantezza, edema, formicolii, che la comparsa di crampi soprattutto notturni.
Il rallentamento del flusso provoca processi infiammatori locali: i globuli bianchi aderiscono alle pareti interne dei vasi le cui cellule di rivestimento, l’endotelio, soffrono per la mancanza di ossigeno, si attivano, aderiscono all’endotelio stesso, ne attraversano la membrane per entrare negli spazi tra le cellule e qui rilasciano enzimi irritanti che causano morte cellulare.
E’ quindi evidente come la stasi venosa sia in grado di provocare non solo dilatazione delle vene superficiali ma anche gravi danni dei tessuti circostanti.
Lo sforzo del Medico deve essere rivolto a controbilanciare, se e per quanto possibile, tutto ciò.
Ma senza la piena collaborazione del Paziente, a volte troppo “impaziente” e un poco propenso a qualche sacrificio, non è sempre facile!