Edema venoso e linfatico e lipedema: quali sono le differenze
Edema venoso e linfatico e lipedema: quali sono le differenze
EDEMA, LINFEDEMA, LIPEDEMA…DIFFICILE ORIENTARSI!
La sensazione di “gambe gonfie” può essere semplicemente una sensazione ma pure arrivare a presentarsi con una evidenza clinica decisamente rilevante.
Il gonfiore delle gambe si può presentare e svilupparsi a volte subdolamente, cosicché il quadro può evolvere in stadi a volte ormai irreversibili al momento della visita.
Vedremo oggi come distinguere e affrontare i vari tipi di “gonfiore” delle nostre gambe ripercorrendo la stessa strada della diagnosi differenziale che lo specialista effettua quando ci visita. Lasceremo ad un secondo momento l’approccio alla diagnosi strumentale che, come spesso abbiamo detto, non è essenziale in prima istanza ma necessaria solo per confermare e se possibile “quantificare” l’entità del problema.
L’edema venoso cos’è: cause, sintomi e rimedi
Dell’edema abbiamo parlato più volte nei nostri articoli. Si tratta di acqua che si accumula negli spazi tra le cellule che quando supera certi limiti diviene visibile e palpabile. In ogni caso è dovuto ad uno squilibrio tra quantità di acqua che esce e che entra nel nostro corpo.
Nel caso dell’edema venoso le cause possono essere molte e differenti.
Se le vene sono malate, per esempio varicose, con il sistema valvolare inefficiente, si crea la cosiddetta “stasi” il sangue tende a ristagnare nelle vene non procedendo come dovrebbe verso l’alto. Nella vena gonfia di sangue aumenta quindi la pressione che si ritorce a monte sui vasi che le procedono sino al circolo capillare alterando quell’equilibrio di scambi di cui si è già parlato. In questo modo i liquidi che si accumulano non possono essere riassorbiti in maniera efficiente e, quando superano una certa entità, si rendono visibili con l’aspetto di piede, caviglia o gambe gonfie e la comparsa della famosa fovea provocata dalla compressione con un dito che “sposta” l’edema. Nel caso questo sia a prevalente componente acquosa la fovea resta visibile a lungo riducendosi lentamente.
Un edema da insufficienza venosa si può verificare anche in altre situazioni. Prima abbiamo parlato delle vene varicose. Una situazione non molto differente si verifica nella trombosi venosa, situazione nella quale all’interno dei vasi il sangue coagula, ostruendoli, quindi ostacolando il suo flusso, nella sindrome post-trombotica conseguente della ricanalizzazione tardiva di una pregressa trombosi, anche in questo caso con distruzione dei sistemi valvolari, ed anche in caso di ostacolo al deflusso per esempio da compressione di una vena da parte di un organo esterna che la comprime. Un classico esempio di questo tipo di ostacolo è la gravidanza in cui le vene della parte bassa del bacino vengono “schiacciate” progressivamente dall’utero che si accresce.
In tutti gli esempi che abbiamo sinora citato il comune denominatore è l’aumento delle pressione all’interno delle vene con coinvolgimento del microcircolo a monte!
Le cause di edema però sono tante, non solo venose, ma anche malattie del cuore, dei reni, del fegato, della tiroide, può essere anche causato da alcuni farmaci. Sta alla competenza del Medico distinguerne la causa ed orientare la diagnosi. L’accurata raccolta della storia clinica e delle modalità e tempo di una visita approfondita sono più che in grado di orientare adeguatamente il percorso diagnostico. Una sola gamba gonfia fa pensare ad un problema locale, entrambe a qualcosa di generalizzato, ci sono altri sintomi o segni da considerare? Alla diagnosi ci si può arrivare anche solo con una visita accurata. L’eco-color-doppler venoso ha un ruolo del tutto marginale per la diagnosi di insufficienza venosa (se ci sono varici non è che serve un doppler per vederle…), sicuramente fondamentale per le trombosi venose ed eventualmente negli altri casi per escludere problemi sottostanti.
Personalmente credo che l’esame strumentale debba essere utilizzato nell’ambito della visita stessa. Inutili gli esami a priori e mi pare inopportuni quelli fatti fare dopo da un altro medico che non abbia potuto visitare adeguatamente il Paziente.
Come curiamo l’edema venoso? Se la causa, per esempio le varici, è correggibile, questa è la prima cosa da fare. Se invece non è possibile intervenire, farmaci, fasciature e calze elastiche sono le armi di cui disponiamo per curare l’edema venoso agli arti inferiori.
I farmaci per le vene agiscono migliorando l’efficienza del microcircolo, soprattutto nei casi meno avanzati.
Le fasciature sono normalmente riservate ai casi più gravi con edemi imponenti da ridurre con la forza di bende rigide. Le calze elastiche terapeutiche sono l’unico presidio in grado di controbilanciare, entro determinati limiti le alterazioni microcircolatorie contribuendo a ridurre l’accumulo di liquidi e promuovendone il riassorbimento. Normalmente si prescrivono calze che trasmettano una compressione di almeno 18 mm di mercurio alla caviglia per l’edema da varici, mentre si deve salire di compressione per edemi per esempio da esiti di trombosi.
Che cos’è il linfedema e quali sono le differenze con l’edema venoso
Si è già accennato al fatto che parte di ciò che fuoriesce dai capillari nel microcircolo non può essere riassorbito a causa di particolari caratteristiche chimiche. Molte molecole di proteine sono troppo grosse e non riescono a passare attraverso gli spiragli della parete dei microvasi. I vasi linfatici, che nascono a fondo cieco accanto ad ogni nostro capillare, si fanno carico di trasportare tutte queste sostanze che costituiscono la cosiddetta “linfa”. Questa si forma in tutto il nostro corpo è molto ricca in proteine che a loro volta tendono a trattenere acqua e se si accumula rende l’edema di difficile gestione terapeutica. Normalmente tutta la linfa che si forma viene assorbita dai vasi linfatici. Normalmente questi raccolgono circa il 10% di tutti i liquidi che si formano a livello capillare e possono incrementare la loro capacità di trasporto in maniera abbastanza limitata.
A differenza di quanto avviene per le vene, in cui lo scorrimento del sangue è aiutato da sistemi di pompe che lo spingono verso il cuore, il linfatici spingono la linfa verso l’alto grazie a delle ritmiche contrazioni della loro parete, che possono incrementarsi, ma limitatamente.
Un linfedema può essere dovuto a più cause, per esempio un eccesso di formazione di linfa, che supera le capacità di trasporto, un ridotto numero di linfatici, per esempio congenito, che ad un certo punto della vita si rende clinicamente evidente, un ostacolo allo scorrimento o per malattie o per terapie chirurgiche o radianti. In tutti questi casi si viene a creare comunque un accumulo di linfa a livello periferico.
Nel linfedema congenito, che può comparire in tutte le età della vita, persino già alla nascita, ma più spesso tardivo, la causa è la carenza, appunto congenita, di vasi linfatici, L’edema linfatico post-chirurgico è causato dalla asportazione di linfonodi, soprattutto in chirurgia oncologica. Il più noto è sicuramente l’edema del braccio post-mastectomia.
Proprio a causa della presenza delle proteine l’edema linfatico, o linfedema, è molto più consistente e difficile da spostare, la fovea che si forma è molto ridotta e la sua durata è molto minore rispetto a quella dell’edema composto semplicemente da acqua. Inoltre, nel caso di linfedema alle gambe, il gonfiore interessa sempre le dita del piede. Le pieghe cutanee sono molto più evidenti ed è impossibile “pizzicare” la pelle alla base delle dita (segno di Stemmer).
Proprio per queste caratteristiche la diagnosi di Linfedema è spesso abbastanza facile. Sicuramente più difficile risalire alla causa, salvo che non ci sia una storia di interventi chirurgici o terapie radianti. L’eco-color doppler serve solo ad escludere una malattia venosa sottostante. Più utile l’ecografia che ci consente di vedere i cosiddetti “laghi linfatici” nel sottocute e nei casi più avanzati i segni della fibrosi che lo rendono ancora meno aggredibile dal punto di vista terapeutico. Una particolare caratteristica è rappresentata dello spessore della cute, maggiore dal lato del linfedema.
Come curare il linfedema alle gambe
Il linfedema si definisce spesso “malattia incurabile”. Non è vero, ma sicuramente si deve ricordare che non esiste una cura definitiva. I trattamenti durano a lungo e devono essere periodicamente ripetuti per mantenere i risultati ottenuti.
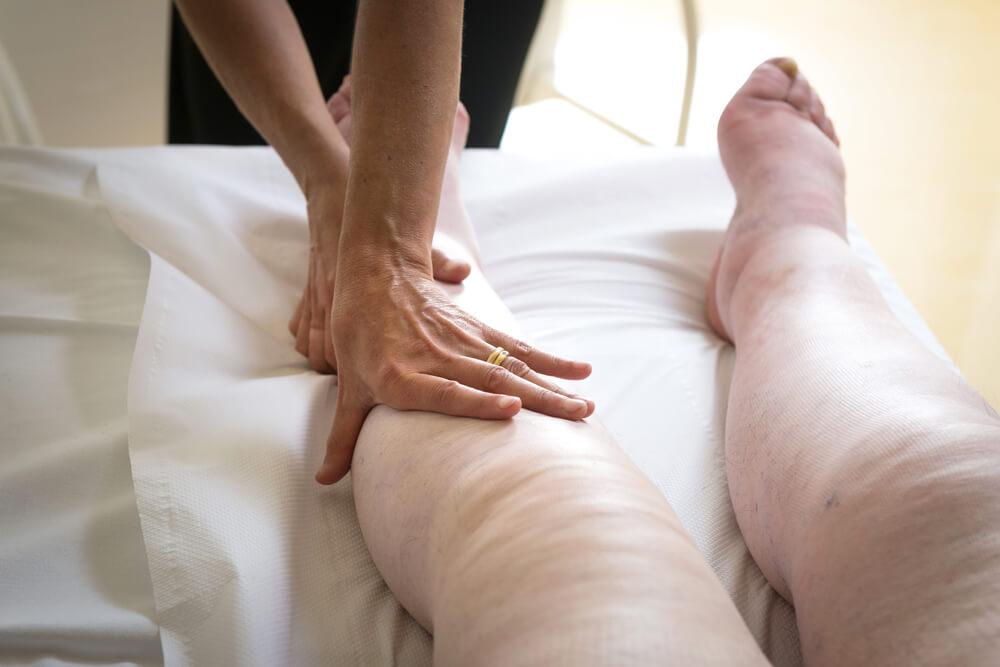
La terapia è fisica e si avvale di drenaggio linfatico manuale, fasciature rigide con esercizi sotto fasciatura, compressione elastica per mantenere i risultati ottenuti.
Il drenaggio linfatico manuale è un delicato massaggio che mobilita la linfa sfruttando vie linfatiche alternative. Le fasciature rigide e l’esercizio sotto fasciatura ottengono il risultato di mobilizzare l’edema residuo sfruttando le alte pressioni di lavoro che si possono ottenere. Questi due metodi, assieme, riescono a far sgonfiare l’arto interessato. Sarà cura del fisioterapista capire quando si sia ottenuto il massimo risultato possibile per procedere alla prescrizione della calza elastica (o del bracciale nel caso dell’arto superiore) il cui scopo è mantenere il risultato ottenuto. Normalmente si utilizzano indumenti elastici confezionati a “trama piatta” molto più rigidi e con compressioni elevate, con maggiori capacità ad adattarsi ad arti spesso di forma alterata e confezionati su misura.
È invece scarso l’apporto di farmaci, rimane uno spazio per la microchirurgia, riservata a casi selezionati.
Lipedema cos’è e come si manifesta
Nel caso dell’edema e del linfedema si è sottolineata la presenza di liquidi nel sottocute. Nel caso del lipedema invece l’accumulo nel sottocute è di tessuto grasso, senza edema evidente.
L’aspetto della persona con lipedema molto più spesso una donna, è tipico e caratterizzato da un relativo accumulo di grasso dalla vita in giù con il tronco risparmiato, che si arresta tipicamente alla caviglia.
Normalmente interessa dapprima glutei e fianchi e con l’andare del tempo diviene irregolare con aspetto di grossolana cellulite. Interessa quindi anche le gambe, che assumono la tipica forma a colonna con perdita delle normali proporzioni ma che sempre si ferma improvvisamente alla caviglia senza mai interessare il piede che paradossalmente rimane magro. Non si forma fovea, anzi di solito chi ne è portatore lamenta intenso dolore quando si comprime la pelle nel tentativo di evocarla, e spesso i Pazienti lamentano la estremamente facile comparsa di lividi anche in conseguenza di minimi traumi.
Anche in questo caso la diagnosi è prevalentemente clinica. L’aspetto degli arti inferiori è spesso estremamente indicativo. Come nel linfedema l’eco-color-doppler serve solo ad escludere, se necessario, una patologia venosa sottostante. All’ecografia risalta l'assenza di liquido con presenza di un tessuto finemente uniforme nel sottocute, elastico e non comprimibile.
Ma come curare il lipedema? Chi è affetto da lipedema alle gambe lamenta numerosi ma infruttuosi tentativi terapeutici. Drenaggio linfatico, compressione, anche di tipo meccanico, compressione elastica poco possono proprio per la mancanza di reale edema che in questo caso non è “tra” le cellule ma dentro alle stesse, quindi non aggredibile. Ancora meno si riesce ad ottenere con farmaci ed integratori.
Addirittura frustranti le diete dimagranti draconiane che ottengono solo lo scopo di “sgonfiare” la parte alta del corpo con successi effimeri dalla vita in giù.
L’unico trattamento efficace, sicuramente traumatico, che dovrebbe essere riservato ai casi più eclatanti, è la liposuzione. Che peraltro non esime da possibilità di recidive.